 La escoliosis es otra de las patologías «reinas» en las consultas de traumatología infantil. Consiste en una deformidad de la columna vertebral, en todos los planos (no solo «de frente» al paciente). Hay muchos tipos de escoliosis y muy complejos, pero, siendo prácticos podemos resumirlos en tres tipos según la edad:
La escoliosis es otra de las patologías «reinas» en las consultas de traumatología infantil. Consiste en una deformidad de la columna vertebral, en todos los planos (no solo «de frente» al paciente). Hay muchos tipos de escoliosis y muy complejos, pero, siendo prácticos podemos resumirlos en tres tipos según la edad:
1. Escoliosis infantil-juvenil: en menores de 10 años, son poco frecuentes y, al quedar mucho crecimiento restante, pueden tener un mal pronóstico. Más frecuente en varones.
2. Escoliosis del adulto: una vez terminado el crecimiento, muy poco frecuente y con regular pronóstico.
3. Escoliosis idiopática del adolescente (EIA): por encima de 10 años hasta el final del crecimiento (16-17 años), es la más frecuente (un 10% aproximado de los adolescentes, sobre todo mujeres) y de la que hablaremos en este artículo.
¿Qué significa idiopática? Significa que no sabemos el por qué se produce. Estas deformidades de la columna se producen por alteraciones genéticas. Por lo tanto, no podemos prevenirlas, solo observarlas y tratarlas si es necesario. Importante: no se producen por mochilas pesadas ni por malas posturas, aunque ambas cosas debemos evitarlas para no tener dolencias.
Un paciente con escoliosis, ¿qué síntomas tiene? Ninguno. La escoliosis del adolescente no duele, ni en la juventud ni en la edad adulta. Si hay dolor y escoliosis, aunque lo habitual es que sea debido a causas musculares (sobrecarga, contracturas, etc.), hay que descartar otros motivos como casos tumorales (muy poco frecuentes).
Como padres, ¿cómo saber si nuestro hijo/a puede tener escoliosis? Lo habitual es notar un hombro más alto que otro. Esto puede ser debido a una mala postura (escoliosis postural) pero, ante la duda, se debe acudir a un traumatólogo.

Como traumatólogo, ¿qué vemos en los pacientes con escoliosis? Lo primero que debemos hacer en la exploración de columna es desnudar al paciente (solo ropa interior). Exploraremos al paciente en la camilla y de pie:
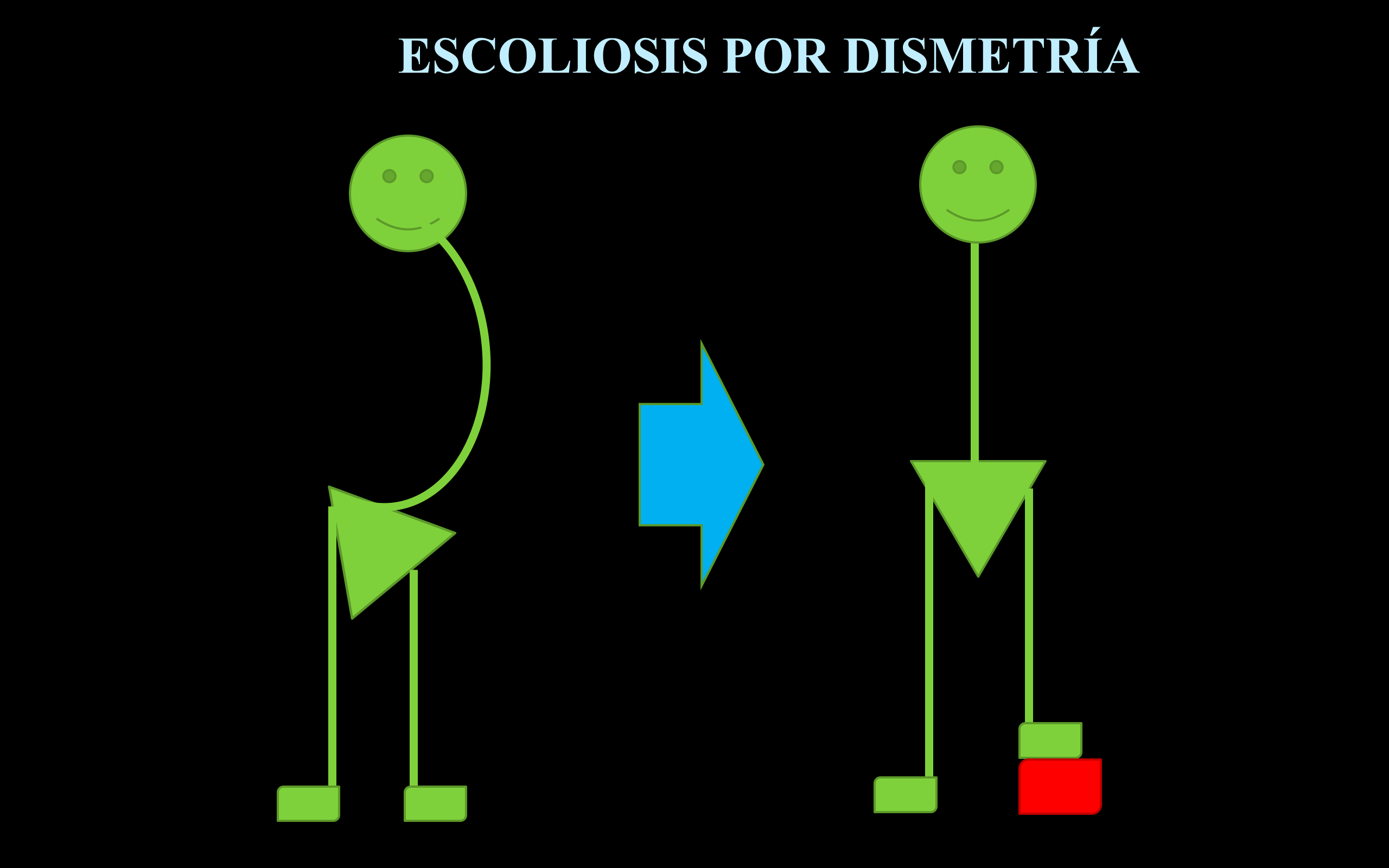
- ¿Hay dismetrías? Con el paciente en la camilla y la pelvis bien centrada, veremos si hay diferencias de longitud en las piernas. Si la hay (muy frecuente), puede ser la causa de la deformidad de la espalda y se puede corregir con un alza.
- ¿Hay dolor? Como hemos dicho, lo habitual es que no haya dolor.
- ¿Asimetría de hombros? Miraremos, de espaldas al paciente, la altura de los hombros, de las escápulas y de la pelvis.
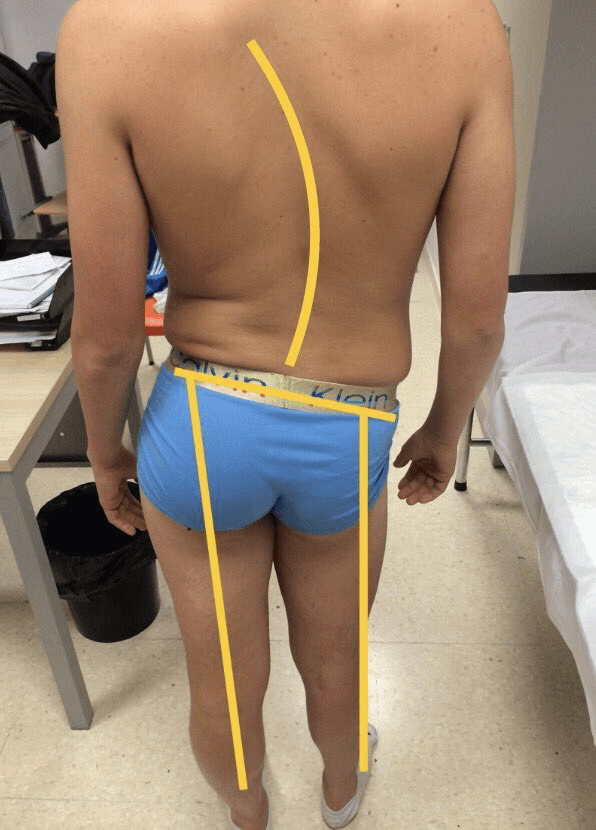
- Test de Adams: es muy importante. De espaldas al paciente, le pediremos que se intente tocar los pies y veremos la columna flexionada. Si el paciente tiene una escoliosis y con este gesto desaparece, la curva se llama no estructurada (es flexible), y de buen pronóstico.
Si persiste una «giba«, la curva es estructurada, no se corrige, y nos está dando la información de que es una escoliosis más complicada.
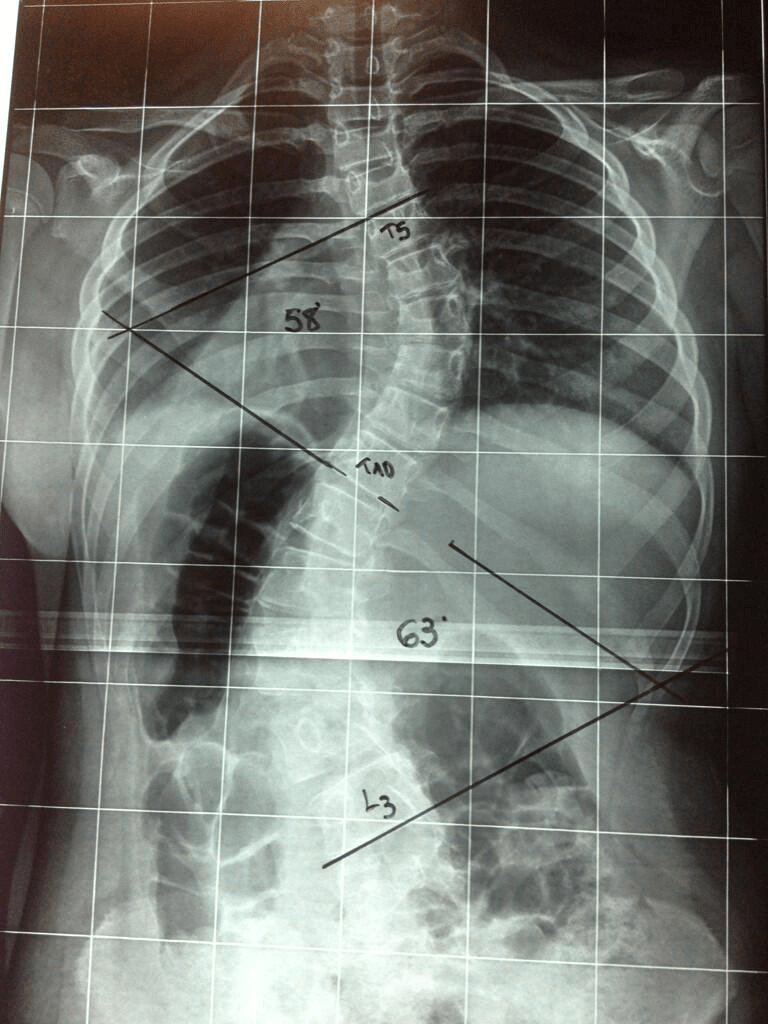
Si hay sospecha de escoliosis, debemos pedir una radiografía completa de columna. En ella, medimos el llamado ángulo de Cobb que nos informa del grado de escoliosis del paciente.
Lo más complicado de esta patología es conocer si la escoliosis va a progresar o no. Para ello, es muy importante:
1. Edad: cuanto más joven es el paciente, mayor riesgo de progresión de la curva. En niñas, es importante saber el comienzo de la menarquia (si han comenzado con la regla), para predecir si habrá mucha progresión o no.
2. Ángulo de Cobb: a mayor ángulo, mayor riesgo de progresión.
3. Evolución de la curva: al paciente con escoliosis se le hace habitualmente una revisión cada 4-6 meses con radiografías. No es lo mismo aumentar 1º en cada revisión, que aumentar 5º. A mayor aumento de la curva, mayor riesgo.
¿Cómo se trata la escoliosis? El tratamiento puede resumirse en tres:
a) Observación: hay que vigilar al paciente ya que no todos los casos evolucionan igual. Hay casos de buena evolución con tratamiento fisioterápico, neuroestimulación, etc., pero, lamentablemente, no hay aún una evidencia científica sobre ellos. Eso sí, todo lo que no perjudique, bienvenido sea. En pacientes con poco crecimiento restante y curvas por debajo de 20-25º, es el tratamiento a seguir: observar. Si la curva aumenta, hay que replantear el tratamiento.
Dentro de este tratamiento se incluye la opción de colocar un alza en casos de escoliosis por diferencias de longitud en las piernas y vigilar su evolución.
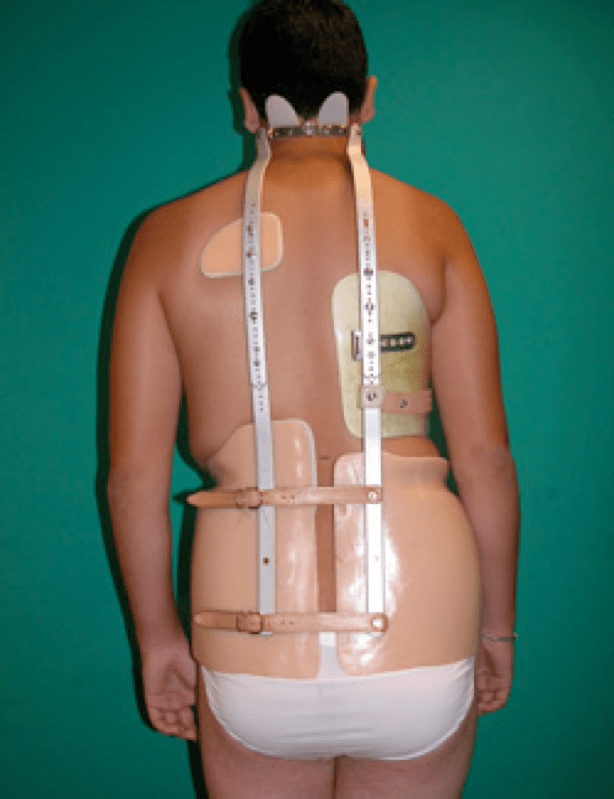
b) Corsé: es el «enemigo» del paciente adolescente pero sí que hay evidencia en que puede frenar la evolución de la curva. A más horas, mayor efecto. Pero, como siempre digo a mis pacientes: «Es mejor una mente sana y una espalda enferma que una mente enferma y una espalda sana». Aconsejo llevar el corsé en las horas de casa, no en el colegio/instituto para evitar complejos. Se usa en casos de bastante crecimiento restante con curvas mayores de 25º o elevada progresión de la curva.
c) Cirugía: muy agresiva, pero el único tratamiento que disminuye radicalmente la curva de la escoliosis y frena la progresión. Solo para casos muy severos, con curvas mayores de 45-50º.
¿Qué deporte debe hacer un paciente con escoliosis? Por desgracia, no hay un deporte que «cure» o mejore la escoliosis. Hay que dejar que el adolescente elija el deporte que más le guste, esa es mi opinión. La natación es el deporte «estrella» por ser muy simétrico pero, si no hay posibilidad o no le gusta, el adolescente puede hacer cualquier otro deporte.
Como hemos comentado el principio, hay muchos tipos de escoliosis y muchas excepciones a lo indicado en este artículo. Para cualquier duda o valoración, el paciente debe ser valorado por un traumatólogo infantil, quien descartará las causas de riesgo y vigilará al paciente, proporcionando (si lo necesita) el tratamiento más adecuado.
Espero que os haya gustado el artículo y haya resuelto dudas. Para cualquier cuestión: consulta@drlopezmartinez.com y en redes sociales, os invito a seguirme en Instagram y/o Twitter. Si crees que puede ayudar a más gente, por favor, comparte. ¡Gracias!


