
La epicondilitis o codo del tenista es una patología que se repite constantemente en las consultas de Traumatología o de fisioterapia.
A pesar de su nombre, solo un 10-20% de los tenistas la padecen, siendo mucho más frecuente en otros colectivos como trabajadores de limpieza (el gesto de «escurrir la fregona» es muy típico), trabajos de fuerza repetitivos como el manejo de martillos hidráulicos, etc.
Debido a este nombre, esta conversación en consulta es muy frecuente:
- Doctor: Tiene usted epicondilitis, más comúnmente conocida como codo del tenista.
- Paciente: Pero, doctor, ¡en mi vida he jugado al tenis!
Hoy en día, con el auge de deportes como el pádel y, sobre todo, debido a una deficiente preparación física y técnica, ha aumentado y mucho la frecuencia de epicondilitis en consultas médicas.
¿Qué síntomas tiene un paciente con epicondilitis? Lo más común es el dolor en la cara externa del codo, pudiéndose irradiar al antebrazo e incluso por encima del codo. El dolor aumenta al realizar pequeños esfuerzos como abrir una botella, llegando incluso a no poder abrir una botella de agua normal. Es por ello que, en muchas ocasiones, el paciente lo refiere como un dolor con pérdida de fuerza. El dolor puede incluso afectar a la calidad del sueño del paciente.
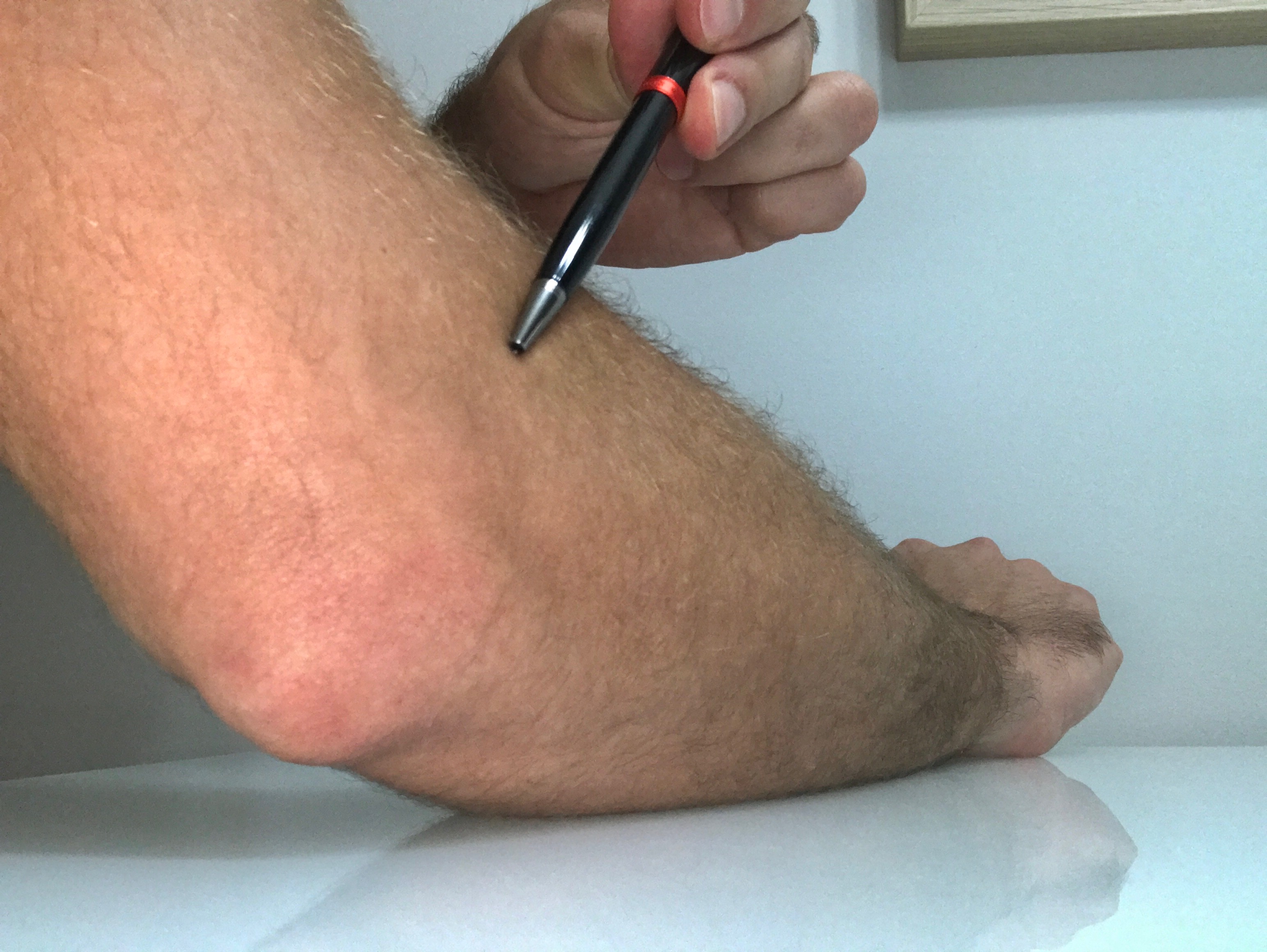
Si el dolor se produce en la parte interna del codo, puede ser debido al «primo hermano» de la epicondilitis: la epitrocleitis o «codo del golfista». Todo lo atribuible en este artículo puede ser usado con la epitrocleitis, con especial importancia en hacer un diagnóstico correcto.
¿Por qué se produce la epicondilitis? Debido al traumatismo repetitivo (sea laboral o deportivo), se producen pequeñas roturas en la unión entre el músculo y tendón a nivel del codo. Anteriormente se pensaba que era una «tendinitis», es decir, un proceso inflamatorio. Hoy en día, se sabe que es lo que llamamos una «tendinosis«, es decir, una degeneración en esa zona, siendo el músculo más afectado el extenso radial corto del carpo o 2º radial.
Para explicar esto a mis pacientes les digo que, si miramos con un microscopio esa zona, en la epicondilitis vemos una zona «con poca vida», sin apenas vasos sanguíneos. Eso es la tendinosis. En un proceso inflamatorio veríamos muchos vasos, muchas células; en cambio, en este proceso no es así. De ahí que debería llamarse «epicondilosis» o «codo del trabajador manual» (esto es mío, cosecha propia).
En casos de origen deportivo, el motivo de este dolor suele ser un fallo de la técnica, por empuñadura incorrecta, palas de pádel con exceso o defecto de peso, etc. Quien escribe este artículo la ha sufrido en el cambio de deporte del tenis al pádel.
¿Todo dolor en la cara externa del codo es epicondilitis? No, y esto es muy importante. Lo más frecuente es que sea así, pero es muy importante descartar otras causas de dolor, ya que con un diagnóstico correcto, el tratamiento será mucho más efectivo. Para ello, hay que acudir a la consulta del traumatólogo, quien descartará otros motivos de dolor en codo como el Síndrome de Wartenber, Síndrome del túnel radial, patologías de origen cervical, etc.
Con una buena exploración física, puede ser más que suficiente para el diagnóstico. Pero, ya que estamos en el sigo XXI, podemos hacer una ecografía (o resonancia magnética en casos muy rebeldes) que nos confirmará el diagnóstico.
Lo más importante, ¿cómo se trata la epicondilitis? El tratamiento de la epicondilitis debe ser, de inicio, siempre conservador. Es decir, los gestos agresivos como las infiltraciones o cirugías están «prohibidos» al inicio de los síntomas. Como he comentado en otros artículos como en la fascitis plantar, soy un fiel defensor de la pirámide de tratamiento, siempre de lo menos agresivo a lo más (cirugía). Para ello:
- Fisioterapia: un 70-80% de mis pacientes curan con un buen tratamiento fisioterápico. Fortalecimiento, estiramientos, terapia antiinflamatoria, etc. mejoran a corto plazo a un buen número de pacientes. En casos que no llevan una evolución favorable, técnicas novedosas como la EPI o EPTE pueden ser de ayuda en manos expertas. Sin tener experiencia personal, varios pacientes también han mejorado con acupuntura.

- Cincha de epicondilitis: siempre la aconsejo cuando se vayan a hacer trabajos o deportes que implican el codo en pacientes que padecen o han padecido este problema. Este brazalete no se coloca en la zona del dolor, sino en el antebrazo, reduciendo la tensión en la musculatura extensora del codo.

- Radiofrecuencia, ondas de choque: como 2º escalón de tratamiento.
- Infiltraciones: las hay de varios tipos pero por lo extendido de su uso podemos resumirlas en dos:
1.Infiltración de corticoides: el dolor cede rápidamente y es muy económica pero estamos ante una lesión de las partes blandas del codo (unión miotendinosa) y el corticoide es uno de los mayores enemigos de este tejido. Por este motivo, no lo aconsejo, puede ser «pan para hoy y hambre para mañana».
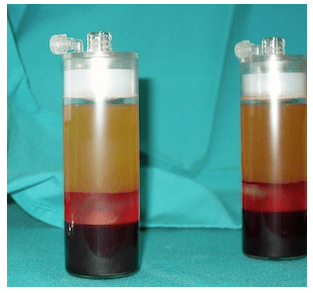
2.Plasma rico en plaquetas: mal llamados factores de crecimiento o células madre. A pesar de no tener evidencia científica real (hay muchos artículos que lo defienden y otros muchos que no dan resultados favorables), los resultados en pacientes bien seleccionados son favorables en mi experiencia. Se obtienen de la sangre del propio paciente, de la que se extraen las plaquetas mediante una ultracentrifugación, y se infiltran en la zona lesionada.
Tienen la ventaja de no perjudicar al paciente como los corticoides, pero la desventaja de ser de precio elevado (400 euros los de calidad alta en mi medio).
- Cirugía: como última fase del tratamiento se puede recurrir a la cirugía. Solo un 10% de los pacientes llega a esta fase. La cirugía puede ser abierta o artroscópica, donde se realiza habitualmente una desinserción parcial del músculo afectado y unas perforaciones en el hueso (para provocar sangrado y «dar vida» a la zona).
Tiene los riesgos habituales de cualquier cirugía pero no es una cirugía excesivamente agresiva y el paciente suele ser alta el mismo día de la misma. El tiempo aproximado de recuperación y vuelta al trabajo es de 2 meses.
En casos de origen deportivo, será básica una buena prevención de la misma, con una correcta elección del material y un buen asesoramiento de la técnica para evitarnos esta lesión tan molesta. Aprender a practicar el deporte con un buen asesoramiento profesional puede ser clave para prevenir esta lesión.
Esto es todo lo que, de forma resumida, puedo contar sobre la epicondilitis o codo del tenista. Como siempre, si creéis que este artículo puede ser útil a más pacientes o profesionales, agradezco el compartirlo. Divulgar conocimientos sobre la salud es el objetivo. ¡Gracias!

